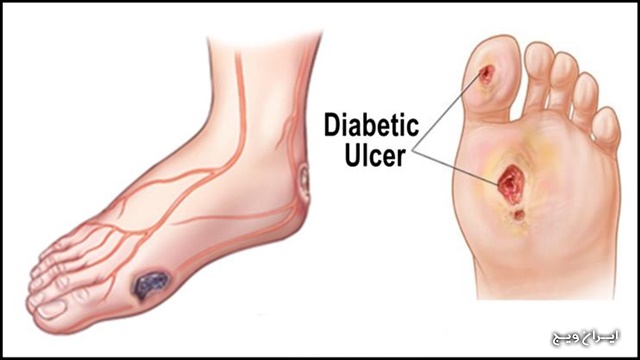
مشکلات زخم پا در افراد دیابتی
حقایقی را در مورد پاها
– آیا می دانید که ۵۲ استخوان در هر دو پای شما وجود دارد که یک چهارم استخوان های کل بدن شماست.
– یک فرد معمولی در روز هشت هزار تا ده هزار قدم برمی دارد که این مقدار در مجموع حدود ۱۸۵۰۷۴ کیلومتر در طول یک زندگی می شود که بیش از چهار برابر محیط کره زمین است.
– زنان چهار برابر مردان به مشکلات پای دیابتی مبتلا می شوند. پوشیدن کفش های پاشنه بلند یکی از علل این موضوع است.
دید کلی درباره ی مراقبت از پای دیابتی
ابتلا به دیابت سبب بروز عوارض گوناگونی در بدن می شود. بالا بودن مقدار قند در خون به مدت طولانی سبب بروز عوارضی در اعصاب، کلیه ها، چشم و رگ های خونی می گردد. دیابت سبب کاهش توانایی بدن در مقابله با عفونت ها می شود.
اگر دیابت به خوبی کنترل نشود، تخریب ارگان ها و اختلال در سیستم ایمنی افزایش می یابد. از جمله عوارض جدی دیابت، مشکلات پای دیابتی است. مشکلات شایع مرتبط با پا در افراد مبتلا به دیابت خیلی سریع به مشکلات حاد و جدی تبدیل می شود.
هنگامی که دیابت به خوبی کنترل نشود، می تواند سبب سخت شدن سرخرگ ها یا آترواسکلروز شود. هنگامی که جریان خون در بافت مجروح ضعیف باشد، بهبود زخم به سختی صورت می گیرد
تخریب سیستم عصبی در فرد مبتلا به دیابت ممکن است سبب بی حسی پاها گردد. این تخریب می تواند ترشح طبیعی عرق و چربی که سبب لطافت و نرمی پوست می شوند را مختل کند. این عوامل دست در دست یکدیگر می توانند منجر به ایجاد فشار غیر طبیعی روی پوست، استخوان ها و مفاصل پا به هنگام راه رفتن گردند و این موضوع می تواند سبب ایجاد ترک و حتی زخم بر روی پوست شود.
تخریب عروق خونی و اختلال در فعالیت سیستم ایمنی به علت دیابت موجب بروز اختلال در بهبود زخم ها می گردد. ایجاد عفونت باکتریایی در پوست ، بافت پیوندی، ماهیچه ها و استخوان ها به دلیل اختلالات ذکر شده، تقویت می شود. این عفونت ها می تواند به قانقاریا بیانجامند. به دلیل کاهش جریان خون، آنتی بیوتیک ها نمی توانند به راحتی به محل عفونت برسند. غالبا تنها درمان پای قانقاریا شده، قطع آن عضو است . چنانچه عفونت وارد جریان خون شود، می تواند زندگی فرد را تهدید کند.
افراد مبتلا به دیابت باید از چگونگی پیشگیری از مشکلات پا آگاهی کامل داشته باشند تا برای تشخیص سریع مشکلات و درمان به موقع آن اقدام نمایند. اگر چه امروزه در روش های درمان پای دیابتی پیشرفت های زیادی حاصل شده است، اما پیشگیری یعنی کنترل صحیح قند خون می تواند بهترین راه جلوگیری از عوارض دیابت باشد.
افراد مبتلا به دیابت باید در مورد چگونگی معاینات پا و تشخیص علایم اولیه ی مشکلات پای دیابتی آموزش داده شوند.
بیماران باید در مورد مراقبت های پا در خانه و نحوه ی تشخیص و زمان مراجعه به پزشک آموزش ببینند. همچنین باید از موارد اورژانسی مراجعه به پزشک در مورد مشکلات حاد پا آگاهی یابند.
عوامل ایجاد پای دیابتی
چند عامل مختلف می تواند سبب افزایش خطر ابتلا به مشکلات پای دیابتی و بروز عفونت در پاها شود:
– پوشش پا : کفش های نامناسب علت اصلی بروز مشکلات پای دیابتی می باشند.
چنانچه نقاط قرمز یا دردناک ، تاول، پینه، میخچه یا نقاطی که دائماً درد داشته باشند، در هنگام پوشیدن کفش ایجاد شود، باید در اسرع وقت کفش خود را تعویض نمایید.
چنانچه بیماران به اختلالاتی نظیر صافی پا ، پینه ی پا و یا انگشتان چکشی مبتلا باشند، باید از کفش های ویژه یا کفی های طبی خاص برای رفع این مشکل استفاده نمایند.
– تخریب عصب : افرادی که مدت طولانی به دیابت مبتلا می باشند، یا کنترل ضعیفی بر مقدار قند خون خود دارند، بیشتر در معرض تخریب اعصاب پا هستند. اصطلاح پزشکی این وضعیت نوروپاتی محیطی است.
به دلیل تخریب عصب ، بیمار قادر به درک حس طبیعی در پاها نمی باشد. همچنین ممکن است قادر به حس وضعیت پاها و انگشتان خود در هنگام راه رفتن و حفظ تعادل نباشد. هنگامی که وضعیت اعصاب پا طبیعی باشد، فرد می تواند پاهای خود را حس کند و چنانچه کفش به پا فشار آورد یا در هنگام راه رفتن پای فرد پیچ بخورد، آن را احساس کند.
فرد مبتلا به دیابت قادر به حس جراحت های کوچک نظیر بریدگی ، خراش یا تاول در پا یا علایم غیرطبیعی نظیر پینه ، میخچه یا پیچ خوردگی پا نمی باشد.
در افراد سالم تشخیص وجود سنگریزه در کفش به راحت است، اما افراد مبتلا به دیابت قادر به درک وجود سنگریزه یا برجستگی در کفش خود نیستند ، به همین علت ساییدگی اجسام خارجی موجود در کفش می تواند به راحتی منجر به ایجاد زخم در پا شود.
– گردش ضعیف خون: هنگامی که دیابت به خوبی کنترل نشود، می تواند سبب سخت شدن سرخرگ ها یا آترواسکلروز شود. هنگامی که جریان خون در بافت مجروح ضعیف باشد، بهبود زخم به سختی صورت می گیرد.
– ترومای پا : هر گونه آسیب یا ضربه ای به پا می تواند سبب افزایش خطرات جدی در پای افراد دیابتی شود.
– عفونت ها : عارضه ی پای ورزشکار، نوعی عفونت قارچی بر روی پوست یا ناخن های پا است که می تواند به عفونت های باکتریایی جدی تبدیل شود و باید سریعا درمان گردد.
ناخن هایی که در پوست رشد می کنند، می توانند سبب بروز مشکلاتی در پا شوند، به همین علت باید سریعا توسط یک متخصص مسائل پا تحت بررسی قرار گیرند.
– سیگار: کشیدن سیگار یا هر نوعی از تنباکو می تواند موجب تخریب رگ های خونی کوچک در پاها شود. این تخریب می تواند از فرآیند بهبود زخم جلوگیری کند و عامل اصلی ایجاد عفونت و قطع پا و تاخیر در بهبود زخم می باشد.
علایم پای دیابتی
درد دائمی می تواند علامتی از رگ به رگ شدن، گرفتگی ، کوفتگی ، خستگی مفرط پاها، نامناسب بودن کفش و وجود عفونت باشد.
قرمزی می تواند علامت عفونت (بخصوص اگر اطراف زخم باشد)، نشانه ی ساییدگی کفش یا دوخت جوراب بر روی پا باشد.
تورم پاها می تواند علامتی از التهاب یا عفونت، نامناسب بودن کفش یا ضعف گردش خون در سیاهرگ ها باشد.
سایر علایم ضعف گردش خون عبارتند از :
– درد در پاها و کفل که به هنگام راه رفتن افزایش می یابد، اما با استراحت از بین می رود.
– عدم رشد مو بر روی قسمت های پایینی پاها
– ایجاد پوست سخت و براق بر روی پاها
گرمی موضعی می تواند علامت وجود عفونت یا التهاب و گاهی به دلیل وجود زخمی باشد که بهبود نیافته و یا به کندی بهبود می یابد.
هر گونه بریدگی یا شکافی بر روی پوست باید جدی تلقی شود و می تواند نتیجه ی پوشش نامناسب ، جراحت یا عفونت باشد. پینه و میخچه می تواند علامتی از ترومای مزمن پا باشد.
قارچ ناخن های پا، عارضه ی پای ورزشکار و رشد ناخن های پا در پوست می تواند به عفونت های باکتریایی جدی تر تبدیل شود.
خروج چرک از زخم معمولا یک علامت واضح از عفونت است. خروج دائمی خون می تواند معمولا علامت جدی از وجود مشکل در پا باشد.
لنگیدن یا مشکل در راه رفتن می تواند علامتی از مشکلات مفاصل، عفونت های جدی یا نامناسب بودن کفش ها باشد.
تب یا لرز همراه با وجود زخم بر روی پا می تواند علامت عفونت خطرناک باشد.
قرمزی پوست در ناحیه ای دورتر از زخم، علامت تشدید و گسترش عفونت است.
بی حسی جدید در پاها یا بی حسی طولانی مدت پاها می تواند علامتی از تخریب عصب به دلیل دیابت باشد که خطر ابتلا به مشکلات پای دیابتی را افزایش دهد.
در متن زیر علایم رایجی را که بیمار دیابتی با مشاهده آنها باید با پزشک معالج خود مشورت نماید، آورده ایم.
بهتر است با دیدن مشکلات زیر، طی ۷۲ ساعت آینده به پزشک مراجعه کنید:
هر گونه تروما (آسیب) به پاها در بیماران دیابتی حتی اگر بسیار ناچیز باشد، نیاز به معاینه ی پزشکی دارد. حتی جراحت های کوچک می تواند به عفونت های جدی بیانجامد.
درد ملایم تا متوسط موقتی در پاها علامتی جدی نیست ، اما دردهای ثابت هرگز طبیعی نیستند و باید آنها را جدی تلقی کرد.
تاول، جراحت یا زخم جدید با اندازه ی کمتر از ۲.۵ سانتی متر می تواند به یک مشکل جدی تبدیل شود.
بیماران باید با پزشک خود کلاس های آموزشی را برای چگونگی درمان زخم ها بگذرانند.
میزان تب با شدت عفونت، مرتبط نمی باشد. بیمار می تواند تب نداشته باشد، یا تب پایینی داشته باشد، ولی به یک عفونت جدی مبتلا باشد. به همین علت، بیماران دیابتی باید در مورد وجود تب حساس باشند
هر ناحیه ی گرم ، قرمز یا متورم بر روی پاها می تواند علامت اولیه عفونت یا التهاب باشد.توجه به این علایم اولیه می تواند از بروز عوارض جدی پیشگیری کند.
درد، قرمزی و تورم اطراف ناخن های پا می تواند نشانه ای از رشد ناخن در گوشه ی آن باشد . این مسئله یکی از عوامل عفونت و قطع پا در افراد دیابتی است. تشخیص زودهنگام و درمان سریع آن بسیار مهم و ضروری است.
بی حسی جدید یا دائمی در پاها می تواند علامتی از تخریب عصب دیابتی (نوروپاتی) یا اختلال در گردش خون در پاها باشد. هر دوی این شرایط سبب قرار دادن بیمار در معرض خطر ابتلا به عوارض جدید از جمله عفونت و قطع عضو می شود.
مشکل در راه رفتن می تواند به دلیل آرتریت دیابتی (charcot’s joints)باشد که معمولا علامت گرفتگی غیرطبیعی یا فشار بر روی پا یا نامناسب بودن کفش ها می باشد. مداخلات اولیه کلید اصلی پیشگیری از ایجاد مشکلات جدی پا از جمله زمین خوردن، جراحت پوست اندام انتهای (پا) و عفونت می باشد.
خارش دائمی پاها، علامت عفونت قارچی یا خشکی پوست است که هر دوی این موارد می تواند به ایجاد عفونت منجر گردد.
تشکیل پینه یا میخچه بر روی پا را باید جدی گرفت و باید این ضایعات زیر نظر متخصص، از روی پا برداشته شوند. از دستکاری یا برداشتن این ضایعات در خانه یا بوسیله ی اسیدهای ضعیف جدا خودداری کنید.
وجود تب همراه با سایر علایم یا حتی تب به تنهایی ، باید سریعا به پزشک گزارش شود. معمولا میزان تب با شدت عفونت، مرتبط نمی باشد. بیمار می تواند تب نداشته باشد، یا تب پایینی داشته باشد، ولی به یک عفونت جدی مبتلا باشد. به همین علت، بیماران دیابتی باید در مورد وجود تب حساس باشند.
چنانچه زمان و موقعیت بیمار اجازه دهد باید علایم بیمار، داروهایی که مصرف می کند، حساسیت به انواع داروها، نام پزشک معالج و شماره ی تلفن تماس را یادداشت کرده و بیمار را به بخش اورژانس بیمارستان ارجاع داد. این اطلاعات می تواند کمک بزرگی به پزشکان بخش اورژانس در ارزیابی و درمان مشکلات بیمار باشد.
علایم زیر نیاز به توجه جدی پزشکی به مشکلات پا دارد:
درد شدید در هر قسمتی از پا که معمولا علامت کاهش شدید گردش خون در پا ، عفونت جدی یا تخریب شدید عصب (نوروپاتی) است.
هر گونه بریدگی در پاها که دارای خونریزی مشخص باشد، نیاز به ضدعفونی و درمان سریع دارد.
هر گونه زخم عمیق بر روی پا (سوراخ شدن پا بوسیله ی میخ یا جای گازگرفتگی سگ یا گربه) مستعد ایجاد عفونت شدید است.
گسترش قرمزی در اطراف زخم بر روی پا می تواند نشانه ی پخش شدن عفونت در بافت باشد.
تب همراه با قرمزی ، تورم و گرمی یا هر نوع زخم یا جراحت بر روی پا می تواند علامت نگران کننده ای برای قطع عضو یا عفونت تهدید کننده حیات باشد.
چنانچه به دیابت مبتلا هستید، اما دمای بدن شما تقریبا همواره ۳۸.۶ درجه ی سانتی گراد است و هیچ علامت مشخصی ندارید، باید هر چه سریع تر به پزشک مراجعه کنید تا منشا ایجاد تب را شناسایی کرده و سریعا تحت درمان قرار بگیرید.
به این علت که معمولا درجه ی تب با شدت بیماری مرتبط نیست، افراد دیابتی باید حتی در صورت مشاهده تب خفیف به پزشک مراجعه کنند.
پزشک ممکن است آنتی بیوتیک تجویز نماید، اما ممکن هم است آنتی بیوتیک تجویز نکند، زیرا اکثر عفونت ها، ویروسی هستند و نیاز به مصرف آنتی بیوتیک ندارند.
تغییر در وضعیت ذهنی و هوشیاری فرد می تواند علامت عفونت تهدید کننده ی حیات باشد و می تواند منجر به از دست دادن پا گردد. تغییر و کاهش هوشیاری می تواند نشانه ی بالا رفتن یا افت قند خون باشد که این حالات در هنگام وجود عفونت شایع است.
معاینات و آزمایشات
ارزیابی پزشکی شامل سابقه ی پزشکی ، معاینات بدنی و همچنین آزمایشات ، عکس اشعه ی xبرای بررسی وضعیت گردش خون در پاها و مشاوره با متخصصین می باشد.
سابقه ی پزشکی و معاینات بدنی
ابتدا پزشک از بیمار در مورد علایم و نشانه ها سئوالاتی می کند و سپس به معاینه ی علایم می پردازد. این معاینات می تواند شامل بررسی علایم حیاتی بیمار ( دما، نبض، فشار خون و سرعت تنفس)، معاینه ی حس در پاها، بررسی میزان گردش خون در پاها و بررسی کلی هر ناحیه مشکل دار باشد.
برای زخم ها و جراحت های اندام های انتهای، معاینات می توانند شامل بررسی عمق زخم با استفاده از یک پروب و دبریدمان جزئی زخم (تمیز کردن یا بریدن بافت های مرده) باشد که برای بررسی وضعیت زخم ضروری است.
آزمایشات بالینی
پزشک معالج با درخواست آزمایش کامل خون، به بررسی وجود عفونت در بدن و شدت آن می پردازد. بالا بودن یا پایین بودن تعداد گلبول های سفید خون نشانه ی وجود عفونت می باشد. پزشک معالج می تواند با استفاده از قندسنج یا آزمایش خون در آزمایشگاه، مقدار قند خون بیمار را اندازه گیری نماید.
بسته به شدت و وخامت مشکل بیمار، پزشک می تواند آزمایشات بررسی عملکرد کلیه ها ، بیوشیمی خون (الکترولیت ها)، آزمایشات آنزیم های کبدی و آنزیم های قلبی را برای بررسی عملکرد سایر سیستم های بدن برای مقابله با عفونت های جدی درخواست نماید.
عکس اشعه ایکس
مطالعه ی و بررسی عکس پا می تواند به ارزیابی علایم تخریب استخوان ها یا آرتریت ، تخریب به علت عفونت و وجود جسم خارجی در بافت نرم کمک کند. وجود گاز در بافت های نرم می تواند علامت قانقاریا (یک مشکل جدی تهدید کننده حیات) یا قطع عضو به دلیل عفونت باشد.
سونوگرافی
پزشک معالج به منظور بررسی جریان خون در سرخرگ ها و سیاهرگ های اندام های انتهایی ممکن است درخواست سونوگرافی داپلر برای بیمار بدهد.
این روش یک روش غیر تهاجمی بدون درد است که با حرکت یک پروب بر روی رگ های خونی اندام های انتهایی انجام می شود.
مشاوره
پزشک معالج شما ممکن است مشاوره با جراح عروق و ارتوپد یا هر دو را در مورد بیمار درخواست کند. این متخصصین در مورد عفونت های اندام های انتهایی درافراد دیابتی ، مشکلات استخوان ها و گردش خون تخصص دارند.
آنژیوگرام
چنانچه پزشک جراح عروق تشخیص بدهد که میزان گردش خون در اندام های انتهایی کم است، با تهیه ی آنژیوگرام قبل از جراحی می تواند به بهبود گردش خون کمک کند.
برای تهیه ی آنژیوگرام یک کاتتر را وارد سرخرگ کشاله ی ران کرده و یک ماده ی رنگی را وارد رگ می کنند و از طریق اشعه ی Xاز آن عکس می گیرند . این عکس به جراح کمک می کند تا محل بسته شدن عروق را یافته و از طریق عمل بای پس ، گرفتگی عروق را برطرف کند. برای تهیه ی آنژیوگرام از بی حسی موضعی و یک سدیتیو جزئی برای عبور لوله از رگ استفاده می شود.
مراقبت های خانگی
معاینه ی پا
افراد دیابتی باید روزانه و همچنین بعد از هر گونه ضربه ای حتی جزئی، پاهای خود را بررسی کنند و هر گونه مسئله غیر طبیعی را به پزشک خود گزارش دهند. روزانه از یک کرم مرطوب کننده با پایه ی آبی برای جلوگیری از خشکی و ترک پوست استفاده کنید (مابین انگشتان را مرطوب نکنید). از جوراب های پشمی و نخی که فاقد دوخت هستند، استفاده کنید. از جورابهای نایلونی و کشباف استفاده نکنید، زیرا سبب اختلال در گردش خون می شوند.
حذف موانع
هر جسمی را که سبب می شود شما مجبور به پریدن از روی آن باشید، یا هر گونه دست اندازی را از جلوی پای خود بردارید. هر جسم و مانعی را از روی زمین جمع کنید. مسیر عبور خود را در هنگام شب روشن کنید. چه داخل خانه و چه خارج از خانه همواره کفش یا دمپایی بپوشید.
گرفتن ناخن
همیشه ناخن های خود را با یک ناخن گیر مناسب کوتاه کنید. هرگز از قیچی برای کوتاه کردن ناخن ها استفاده نکنید. ناخن های خود را مستقیم و بدون گرد کردن گوشه آنها کوتاه کنید و همیشه اندکی بلندتر از بستر ناخن ها آنها را کوتاه نمایید. اگر مشکل بینایی دارید یا دست هایتان می لرزد، از یکی از افراد خانواده بخواهید تا کوتاه کردن ناخن های شما را به عهده گیرد.
پوشش پا
از کفش های محکم، اما راحت که از پاهای شما محافظت می کنند، استفاده نمایید. برای اطمینان از مناسب بودن کفش ها می توانید به یک پدیاتریست (پزشک پا) مراجعه کنید، تا شما را به فروشگاه هایی که کفش های ویژه افراد دیابتی دارند، معرفی نماید.
دنبال کردن یک رژیم غذایی مناسب، استفاده از داروها و کنترل منظم قند خون ، ورزش منظم و ارتباط منظم با پزشک از اصول اولیه ی کنترل دیابت است
متخصص غدد می تواند شما را به پدیاتریست یا ارتوپدیست معرفی نماید تا به شما فروشگاه های کفش مناسب را معرفی کنند. اگر کف پای شما صاف است یا پینه ی پا دارید یا انگشتان شما چکشی است، شما باید از کفش های ویژه یا کفی های طبی خاص استفاده کنید.
ورزش
ورزش منظم می تواند باعث سلامت استخوان و مفاصل پاهای شما گردد. همچنین باعث افزایش گردش خون در پاهای شما می شود. ورزش منظم می تواند سبب بهبود و پایداری مقدار قند خون شما شود. برای آغاز هر برنامه ی ورزشی، ابتدا با پزشک معالج خود صحبت کنید.
استعمال دخانیات
اگر شما هر گونه تنباکویی استفاده می کنید، بهترین راه، ترک آن است. این کار به بهبود شرایط و وضعیت پاهای شما کمک می کند. استعمال سیگار سبب تخریب رگ های خونی بخصوص رگ های کوچک خونی می شود که این تخریب به دلیل کاهش جریان خون است که عامل اصلی خطر برای ایجاد عفونت های پا و نهایتا قطع عضو می باشد.
کنترل دیابت
دنبال کردن یک رژیم غذایی مناسب، استفاده از داروها و کنترل منظم قند خون ، ورزش منظم و ارتباط منظم با پزشک از اصول اولیه ی کنترل دیابت است. کنترل دائمی قند خون در محدوده ی طبیعی می تواند خطر تخریب عصب، کلیه ، چشم و رگ های خونی را به حداقل برساند.
درمان های پزشکی
داروهای آنتی بیوتیک
اگر پزشک، متوجه ی زخم یا جراحت عفونی بر روی پای بیمار شود، یا اگر احتمال عفونی شدن زخم زیاد باشد، برای مثال محل گاز گرفتگی گربه، آنتی بیوتیک را برای درمان عفونت یا جلوگیری از ایجاد عفونت تجویز خواهد نمود.
مصرف کامل دوره ی آنتی بیوتیک بسیار مهم است. معمولا بیمار باید آثار بهبود زخم را طی ۲ تا ۳ روز بعد از مصرف آنتی بیوتیک مشاهده کند.
در مورد عفونت های خطرناک باید بیمار در بیمارستان بستری شده و آنتی بیوتیک را از طریق داخل رگ دریافت کند. در مورد عفونت هایی که خطر کمتری دارند مصرف کپسول بصورت درمان سرپایی معمولا موثر است.
پزشک معالج ممکن است یک دوز تک از آنتی بیوتیک را بصورت تزریقی یا بصورت داخل رگ، در بخش اورژانس قبل از شروع قرص تجویز نماید.
ارجاع به مراکز مراقبت از زخم
بسیاری از بیمارستان های بزرگ در حال حاضر دارای مراکز تخصصی مراقبت از زخم و درمان زخم افراد دیابتی هستند. در این مراکز فوق تخصصی پزشکان ، پرستاران و درمانگران با بیمار برای اجرای طرح های درمان زخم ها همکاری می کنند. طرح های درمانی شامل جراحی دبریمان زخم، بهبود وضعیت گردش خون از طریق جراحی یا درمان های دیگر، پوشش های اختصاصی و پانسمان های ویژه و آنتی بیوتیک درمانی می باشد . یک طرح درمانی می تواند ترکیبی از تمام موارد بالا باشد.
ارجاع به پدیاتریست یا جراح ارتوپد
چنانچه بیمار به مشکلات مرتبط با استخوان، ناخن های پا ، میخچه یا پینه، انگشت چکشی، پینه استخوانی، کف پای صاف، خار پاشنه ی پا ، آرتریت یا مشکلاتی در رابطه با یافتن کفش مناسب مواجه باشد، پزشک ممکن است بیمار را به یک متخصص پدیاتریست یا جراح ارتوپد ارجاع دهد.
این متخصصین می توانند کفش و کفی های مناسب کفش برای افراد دارای مشکلات پا را سفارش دهند، همچنین می توانند بروش های مناسب پینه ی پا را برطرف نمایند. همچنین بروش جراحی می توانند مشکلات استخوانی را برطرف کنند. همچنین با معرفی منابع عالی می توانند مراقبت های روتین پا را به افراد دیابتی آموزش دهند.
مراقبت در خانه
پزشک معالج ممکن است یک پرستار برای کمک به بهبود زخم و پانسمان آن در خانه به شما معرفی کند، پرستار می تواند با مراقبت صحیح از زخم و پانسمان صحیح، مراقبت از مقدار قندخون و مراقبت از مصرف صحیح آنتی بیوتیک ها و سایر داروهای بیمار، در کاهش مدت زمان بهبود زخم موثر باشد.
پیگیری
هر دستورالعملی را که پزشک در مطب یا بخش اورژانس به شما داده است ، دقیقا مطالعه کنید و هر سوالی در مورد مطالبی که بخوبی متوجه نشده اید، دارید از پزشک خود بپرسید. به تمام دستورالعمل هایی که پزشک به شما برای مراقبت از زخم می دهد، عمل کنید. چنانچه زخم مورد نظر در زمان معمول بهبود نیافت، حتما با پزشک خود مشورت کنید.
کاهش درد، ورم، قرمزی، گرمی یا کاهش خروج خون و چرک علایم بهبود یک زخم عفونی هستند. کوچک شدن زخم یا جراحت علامت خوبی از بهبودی است. نداشتن تب نیز از علایم مثبت بهبود زخم می باشد. معمولا بهبودی زخم در طی ۲ تا ۳ روز اول درمان مشاهده می شود. چنانچه طی ۲ تا ۳ روز، بهبودی در علایم و ظاهر زخم مشاهده نشد، حتما پزشک را از آن مطلع نمایید.
در مورد مراقبت از زخم بیماران دیابتی، باید بسیار حساس و دقیق بود. یکی از راه هایی که به بهبود زخم و جلوگیری از ایجاد زخم در آینده کمک می کند ، کنترل دقیق قند خون است. بهتر است قند خون خود را بطور منظم اندازه گیری کنید و به پزشک خود نتایج اندازه گیری، افت یا بالا رفتن قند خونتان را گزارش دهید.
پیشگیری
پیشگیری از بروز مشکلات پای دیابتی ها به مجموعه ای از عوامل زیر بستگی دارد:
-کنترل خوب بیماری دیابت
-معاینه ی منظم پا توسط بیمار
-داشتن اطلاعات کافی برای تشخیص مشکلات پا
-انتخاب پاپوش مناسب
-انجام ورزش منظم در صورت توانایی
-جلوگیری از ایجاد جراحت با از میان برداشتن موانع
-معاینه ی پزشکی پا حداقل یک بار در سال بوسیله ی مونوفیلامنت (وسیله ای از جنس نایلون که برای بررسی حس پاها به کار می رود).